Как много вы знаете
про стресс? Бывает ли он хорошим? И когда стресс перестает быть полезным?
Разбираемся в статье.

Без умения приспосабливаться к изменчивой среде живые существа не выдержали бы испытания эволюцией. Как только окружающий мир преподносит какой-то сюрприз, организм адаптируется к этому изменению. Эта способность и приводит к возникновению стресса. То есть под стрессом подразумевается неспецифическая реакция организма на действие экстремальных для человека факторов — стрессоров1. При этом перед живым существом стоят две основные задачи: сохранить свой внутренний баланс (гомеостаз) и освоиться в новых
Слово «стресс» часто интерпретируется негативно, хотя это не всегда верно. В целом это универсальный природный защитный механизм. При встрече со стрессором организм не мыслит в категориях «хороший» или «плохой», для него важен сам факт воздействия. То есть он реагирует неспецифически2.
Например, при первом прыжке с парашютом ваше сердце стучит быстрее, дыхание учащенное, ладони мокрые, в теле легкий мандраж — все эти вегетативные реакции могут говорить, что организм испытывает стресс. А если внезапно у вас на глазах ветер уронит рекламный щит на только что купленный автомобиль, что вы почувствуете? Изначально будут примерно те же реакции, что и при прыжке с парашютом. То есть ситуации и эмоции разные, а реакция организма схожа и неспецифична.
Раздражителями, или стрессорами, могут быть факторы окружающей человека природной или социальной среды вроде катаклизма или конфликта. А также внутренней, например, инфекционный процесс, обострение хронического заболевания. Но вне зависимости от природы воздействия организму необходимо адаптироваться к нему2.
Для устранения угрозы организм переходит в состояние «бей или беги», при котором мобилизуются все силы организма. Так реализуется ответ на острый стресс. Реакция достигается благодаря слаженной работе двух систем организма: автономной нервной и нейроэндокринной3,4.
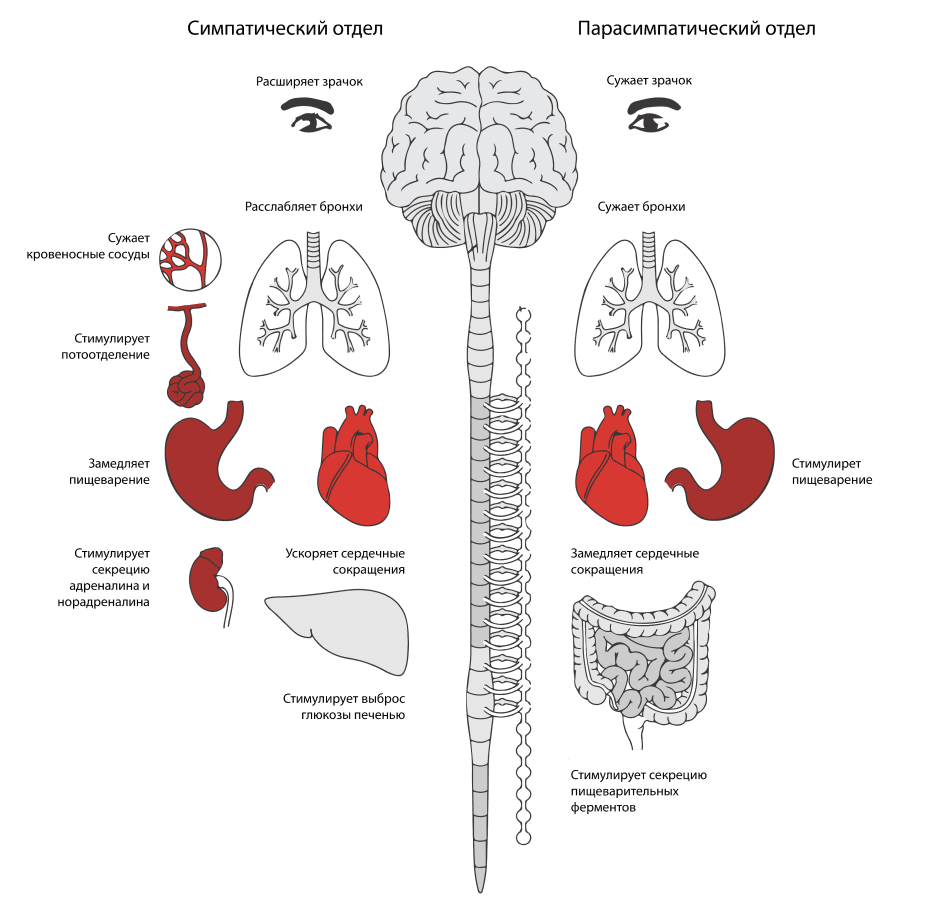

Биологическая теория стресса была разработана Гансом Селье в начале XX века. Он разделял стресс на хороший (эустресс) и плохой (дистресс). Хороший стресс, то есть стресс как результат положительных эмоций или непродолжительный по времени, помогает человеку преодолевать возникшие трудности, сохранить свою целостность и приспосабливаться к новым условиям. А дистресс, наоборот, ухудшает состояние и истощает организм2,8.
В приспособлении к стрессу Селье выделял три стадии:
Таким образом, если стрессовый фактор действует в течение короткого времени, то он может принести пользу: активизируются резервные запасы энергии, появляются силы и мотивация для решения возникших проблем8.
«Плохой» стресс, то есть действующий чрезвычайно сильно или длительно, организм зачастую не в силах преодолеть. В организме могут нарушаться процессы саморегуляции, что может привести к неприятным последствиям во всем теле. Истощение ресурсов организма может проявляться изменением цикла сна и бодрствования, головными болями, появлением чувства постоянной усталости, нарушением памяти и внимания. Кроме того, хронический стресс ослабляет иммунитет и нарушает работу нейроэндокринной системы8.
Стресс, а точнее, дистресс, и его последствия — прямо пропорциональные явления: чем дольше и сильнее воздействие стрессового фактора, тем более негативное влияние он оказывает на организм8.

хронический стресс является фактором риска развития многих хронических заболеваний6. Болезни пищеварительной системы не являются исключением.
Заболевания желудочно-кишечного тракта могут быть органической и функциональной природы. Органические заболевания предполагают поражение органов: например, язва желудка или панкреатит. А при функциональных заболеваниях видимого поражения органов нет, а симптомы есть9,11. В основе субъективных жалоб лежат повышение чувствительности рецепторов желудка и кишечника к растяжению, а также нарушение моторики и секреции в пищеварительном тракте9. Среди неорганических патологий ЖКТ наиболее часто встречаются функциональная диспепсия и синдром раздраженного кишечника10.
Функциональная диспепсия может проявляться болью, чувством переполнения, дискомфортом, иногда изжогой, отрыжкой после еды. При этом органическая патология ЖКТ не обнаруживается9. Нет ни гастрита, ни язвы, а симптомы несварения есть.
Среди причин функциональной диспепсии, наряду с наследственностью и пищевыми привычками, выделяют психоэмоциональные факторы. Установлено, что у многих развитию и обострению заболевания предшествует воздействие каких-то важных для человека стрессовых факторов. Например, семейные, жилищные или финансовые проблемы9. Также у страдающих функциональной диспепсией отмечен более высокий уровень тревоги и депрессии по сравнению с людьми без этой патологии9.

Другое заболевание функциональной природы — синдром раздраженного
кишечника (СРК), при котором течение заболевания связано с нарушением
функции толстого и тонкого кишечника. В развитии данного
заболевания важную роль играют те же факторы: стрессовые ситуации, нарушение
способности преодолевать стресс и недостаточная социальная поддержка
11. Сочетание этих факторов приводит к возникновению двух
основных составляющих синдрома — повышению чувствительности рецепторного
аппарата и нарушению моторики кишки. В норме кишечная перистальтика не
сопровождается болевыми ощущениями11. Но при СРК чувствительность
рецепторов стенки кишки повышается, и пациент ощущает это растяжение,
вызванное скоплением газов, пищи и жидкости в ее просвете12. А
нарушение моторики проявляется либо ускорением сокращений продольной
мускулатуры кишки, результатом чего является диарея, либо, наоборот, спазмом
циркулярной мускулатуры кишечника с развитием запора13.
Эти нарушения обуславливают основные симптомы заболевания: боль в животе, связанная с походом в туалет, изменение частоты дефекации и формы кала10. Обычно боль в животе появляется или усиливается после приема пищи, а после дефекации, отхождения газов, приема спазмолитических препаратов выраженность ее может уменьшаться. Важная особенность такой боли — ее отсутствие в ночные часы. Для установки диагноза проводят тщательное обследование, чтобы убедиться в отсутствии органической патологии11.
В лечении функциональных заболеваний существенное внимание уделяют психоэмоциональному состоянию пациента и его диете. Для уменьшения боли в животе при СРК могут назначаться спазмолитические препараты, способствующие расслаблению гладкой мускулатуры11. Например, дротаверин в составе препарата Но-шпа® форте ингибирует фермент фосфодиэстераза-4, чем способствует расслаблению гладкой мускулатуры14, и поэтому может применяться в качестве вспомогательной терапии при комплексном лечении СРК14.
Важно понимать, что самостоятельно определять диагнозы недопустимо. Особенно в вопросах функциональных заболеваний, требующих первостепенного исключения органической патологии. Обследование у специалиста позволит получить наиболее полную информацию о состоянии своего здоровья и соответствующие рекомендации по лечению.
Естественная реакция на экстремальные события важна, ведь без нее невозможно адаптироваться. Но стресс перестает быть полезным, когда его слишком много. Можно наслаждаться хорошим стрессом и не злоупотреблять плохим, повышать свою выносливость и преодолевать любые стрессы. Не нужно давать стрессу вносить дисбаланс в организм. А о болевых ощущениях, вызванных спазмом, позаботится бренд Но-шпа®14,15,16.
MAT-RU-2303246-1.0-10 /2023